L'ostéopathie pour la sciatique
Le nerf sciatique est un nerf sensitivomoteur qui véhicule des informations sensitives et motrices au membre inférieur. Les racines nerveuses qui composent le nerf sciatique émergent de la colonne lombaire et du sacrum au niveau des étages L4-L5-S1-S2-S3.
La névralgie du nerf sciatique est une irritation du nerf sciatique, qui peut être à son origine ou sur son trajet. Il est primordial de faire le bon diagnostic pour comprendre le mécanisme à l’origine de l’irritation nerveuse, de la douleur et de certains symptômes dans le but d’apporter le traitement le plus adéquate. L’importance est donc de différencier les sciatiques totales des sciatiques tronquées, aussi appelées sciatalgies.

Causes et symptômes de la sciatique
La sciatique est une pathologie d’origine nerveuse, liée à la compression d’une des 5 racines du nerf sciatique, dont la majorité des cas sont attribuables à une hernie discale. Ce n’est pas une maladie en soi, mais uniquement le signe que le nerf sciatique est irrité localement à son origine.
La douleur est souvent importante (souvent comparée à des « impulsions électriques »), d’apparition brutale à l’effort et favorisée par l’activité physique. Elle peut être amplifiée par la toux et les éternuements et soulagée en position allongée.
La douleur complète débute souvent d’un seul côté du bas du dos puis irradie de la fesse vers le pied du même côté en suivant le trajet le la racine lésée, les lésions les plus fréquentes se trouvant généralement au niveau de L5-S1.
- Si la racine L5 est atteinte, la douleur longe la partie postérieure de la cuisse, la partie latérale du mollet, le dessus du pied et se termine sur le gros orteil.
- Si la racine S1 est atteinte, la douleur longe la partie postérieure de la cuisse et du mollet, le talon, le coté externe du pied et se termine sur le petit orteil.
Dans tous les cas, elle peut être accompagnée de fourmillements dans les orteils, d’une perte de force et/ ou de sensibilité dans le membre inférieur.
Cependant, lorsque la sciatique n’est pas liée à une hernie discale ou à d’autres pathologies (dégénérescence discale, tassement discal, canal lombaire étroit, arthrose au niveau des trous de conjugaison..), elle peut avoir comme origine des troubles musculo-squelettiques (le point d’irritation nerveuse pouvant être la conséquence d’une perturbation mécanique à l’origine du nerf concerné).
En effet, une mauvaise posture ou un faux mouvement peut créer des blocages articulaires ou des restrictions de mobilité articulaire à l’origine de douleurs du bas du dos, d’usures prématurées de certaines articulations, dont découleraient certaines sciatiques.
À SAVOIR : Comment ne pas confondre sciatique et sciatalgie ?
Pour parler de sciatique, il faut qu’un grand nombre de symptômes spécifiques soient retrouvés lors de l’examen clinique car c’’est une affection douloureuse qui se manifeste par une irritation du nerf sciatique sur tout son trajet.
Mais dans la majorité des cas, la douleur rencontrée débute d’un seul côté du bas du dos et irradie de la fesse jusqu’à mi-cuisse uniquement. Il s’agit souvent d’une sciatalgie, fréquemment causée par un syndrome du piriforme et associée à un déséquilibre du bassin.
Mécanique ostéopathique : mieux comprendre comment s’installe une sciatalgie ou une sciatique
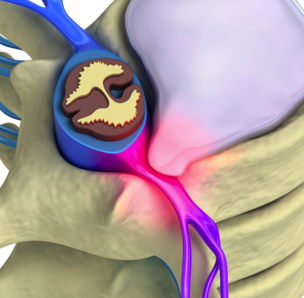
Au cours de la vie d’un individu, le corps subit des perturbations (traumatismes avec ou sans séquelles, sollicitations répétitives et contraignantes…) qui occasionnent des restrictions de mobilité et des blocages articulaires plus ou moins profonds.
Lorsque les blocages articulaires siègent au niveau des vertèbres lombaires et/ ou du bassin, ils peuvent être à l’origine de différents types de douleurs : des douleurs articulaires, des douleurs musculaires et des douleurs nerveuses.
Les douleurs articulaires sont dues aux blocages articulaires eux-mêmes. Situés sur les articulations du bassin ou sur les lombaires basses, ils peuvent être à l’origine de douleurs du bas du dos.
Les douleurs musculaires quant à elles sont générées par les tensions musculaires situées en regard des zones en souffrance, souvent secondaires aux blocages articulaires. Elles peuvent être parfois très douloureuses. En effet, les blocages articulaires des vertèbres lombaires et du bassin diminuent la mobilité générale de la charnière lombo-sacrée et du bassin et obligent les muscles de la zone lombo-sacrée et du bassin à travailler davantage pour garantir une bonne mobilité. La perte de mobilité articulaire couplée à l’hyper-sollicitation musculaire peut entrainer une irritation locale, à l’origine de l’état douloureux sur les zones lombo-sacrée et de la fesse.
Syndrome du piriforme : en cas de déséquilibre au niveau du bassin, le muscle piriforme est obligé de travailler davantage dans la compression et la torsion, à l’origine parfois d’une inflammation locale. Si ce muscle se contracte, il peut exercer une pression sur le nerf sciatique et l’irriter (passage intramusculaire dans 1/3 des cas). La contracture musculaire du piriforme peut donc être la cause de douleurs nerveuses dans les sciatalgies.
Mon approche ostéopathique spécifique
La colonne lombaire est un segment mobile de la colonne vertébrale. Elle est peu exposée aux traumatismes directs car elle est protégée par la ceinture musculaire lombaire et est donc peu sujette aux blocages articulaires primaires (même si cela n’est pas exclu).
En revanche, elle subit de nombreuses contraintes (posturales, pondérales et mécaniques). En étant en rapport anatomique direct avec le bassin, elle peut être soumise à des restrictions de mobilité adaptatives et secondaires aux blocages articulaires présents sur le bassin (un des segments le moins mobile du corps).
Le bassin quant à lui est souvent exposé aux blocages articulaires primaires et secondaires.
Pour une bonne efficacité du traitement, il convient donc de libérer l’ensemble des fixations primaires à l’origine des restrictions de mobilité secondaires retrouvées sur les lombaires et le bassin. Seule une analyse biomécanique précise et codifiée sur l'ensemble du corps humain permet d’accéder à ce résultat et ainsi parvenir à un traitement fiable et durable.
Quand consulter l’ostéopathe ?
Bien que l’évolution d’une sciatalgie soit souvent favorable (4 semaines environ), la réalité est souvent plus compliquée. Durant la période de « rémission », le corps est amené à compenser pour diminuer les tensions et ainsi diminuer les douleurs. Le corps se « réorganise » et fonctionne différemment, en compensant la perte de mobilité de la zone par une hyper sollicitation d’autres structures. Ce fonctionnement peut être bien toléré pendant plusieurs mois, voire plusieurs années, mais l’organisme, déjà adapté au trouble musculo-squelettique, est moins à même de gérer les désagréments du quotidien. Les rechutes se multiplient, des lésions compensatoires peuvent survenir : troubles du transit, stress, sciatalgie chronique, douleurs lombaires.
Les sciatalgies, comme les lumbagos, peuvent être des phases avertissant d’une éventuelle fragilité discale. Il est donc important de les prendre en charge rapidement pour éviter les lésions secondaires.
En prévention ou dès l’apparition des premiers symptômes, un suivi ostéopathique permet de gérer ces différents troubles en rétablissant la mobilité de l’ensemble du corps.
Il est cependant essentiel de noter que l'ostéopathie n'est pas une solution miracle, que les résultats ne sont pas toujours immédiats et qu’elle peut ne pas convenir à tout le monde. Dans de nombreux cas, une amélioration significative peut être constatée en une ou deux séances, mais les résultats restent majoritairement dépendants de l’origine de la sciatalgie. C’est ensemble, dans mon cabinet à Auray, que je saurais ajuster mon traitement en fonction de vos besoins.
Quelques conseils :
- Eviter la surcharge pondérale ;
- Conserver une bonne musculature dorsale et abdominale ;
- Adopter les bonnes postures lors des mouvements « à risque » ;
- Adopter une bonne posture au travail (adaptation du poste de travail : avoir un bon soutien du dos, éviter les mouvements de torsion, régler la hauteur de l’écran…) ;
- Avoir une bonne literie ;
- Conserver une activité physique (natation) ;
- Eviter les talons hauts supérieurs à 7 cm.
En cas de douleur :
- Eviter les mauvaises positions et les mouvements qui provoquent les douleurs ;
- Surélever les jambes en position allongée si la douleur est présente dans le but de minimiser la douleur ;
- Ne pas forcer lors des activités physiques